Гемангиома
Оглавление
Гемангиома представляет собой доброкачественное сосудистое образование, исходящее из кровеносных сосудов и связанное с системой этих сосудов, для которого характерен более агрессивный рост, чем для окружающих сосудистых тканей. Гемангиомы являются одним из наиболее частых врожденных заболеваний, на их долю приходится 87,4 % от всех доброкачественных опухолей у детей первых 6 мес жизни.
Чаще всего гемангиома проходит фазу роста на 6-9 месяцах жизни, после чего начинается фаза инволюции длительностью от 2 до 10 лет. Так как заболевание регрессирует самостоятельно, при неосложненной опухоли можно воздержаться от медицинского вмешательства и ограничиться наблюдением. Тем не менее, в ряде случаев гемангиома может вызывать беспокойство родителей, явиться причиной обезображивания и даже приводить к инвалидности. Примерно в 50% случае наблюдаются кожные проявления заболевания с типичной локализацией в области шеи, что в сочетании с респираторными нарушениями позволяет быстро поставить. Гемангиома может вызывать и функциональные нарушениям жизненно важных органов (дыхательных путей, глаз), развитие изъязвления может привести к кровотечению. При значительных объемах образования могут наблюдаться сердечная недостаточность и гипотиреоз. В таких случаях лечение должно быть направлено на предотвращение дальнейшего роста гемангиомы, достижение ее устойчивой инволюции и поддержание нормального функционирования систем организма.
Несмотря на доброкачественную природу, гемангиомы наружных покровов имеют клинические признаки злокачественного течения – отсутствие четких границ опухоли, инвазия окружающих мягких тканей. Даже небольшие сосудистые опухоли у младенцев могут проявлять признаки бурного инфильтративного роста. Быстрый рост гемангиом в ряде областей может привести к функциональным нарушениям и значительным косметическим дефектам.
В настоящее время гемангиомы, доброкачественные сосудистые опухоли, врожденного генеза, отмечаются в среднем до 10% всех новорожденных, причем у недоношенных в большем проценте случаев. Эти сосудистые опухоли составляют 50% от всех опухолей мягких тканей больных детского возраста. В последнее десятилетие отмечено значительное увеличение на 110% количества пациентов с данной патологией. Младенческие гемангиомы, проявляются преимущественно в период от 2-х первых недель до 2-х месяцев после рождения. Количество гемангиом у ребенка может варьировать от одной в 80% случаях, а у 20% до десятка и более. Они чаще отмечаются на голове, шеи и верхней части туловища, от 80% до 60%, соответственно.
Причина появления гемангиом
В настоящее время предполагают, что основной причиной возникновения гемангиом является дисбаланс цитокинов, регулирующих ангиогенез:
- повышение активности ренина;
- уменьшение экспрессии TIMP (тканевой ингибитор металлопротеиназы);
- усиление экспрессии CD31 (фактор фон Виллебранда);
- интегрина-α, IGF-2 (инсулиноподобный фактор роста);
- VEGF (фактор роста сосудистого эндотелия);
- HIF (гипоксия-индуцированный фактор) и других. Все это обусловливает высокую митотическую активность и возможность спонтанной регрессии гемангиом, что свидетельствует об опухолевой природе заболевания.
Классификация гемангиом
В настоящее время ранее использовавшуюся в нашей стране классификацию С.Д. Терновского (1959) сменила современная дополненная классификация сосудистых аномалий ISSVA (2003) согласно которой гемангиомы подразделяются на:
- детские гемангиомы;
- врожденные гемангиомы;
- быстро регрессирующая врожденная гемангиомы (RICH);
- нерегрессирующая врожденная гемангиома (NICH).
Виды и проявления заболевания
Гемангиомы чаще всего обнаруживаются на голове и в области шеи. Морфологически гемангиомы подразделяются на:
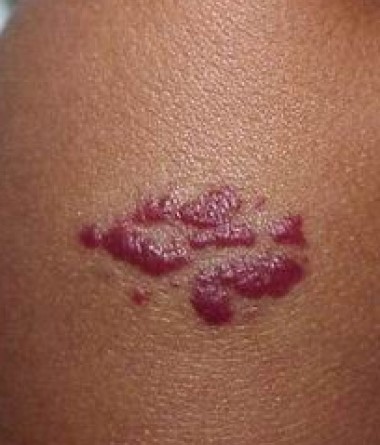
- поверхностные (рис. 1.);
- глубокие кавернозные (рис. 2.);
- смешанного типа (рис. 3).
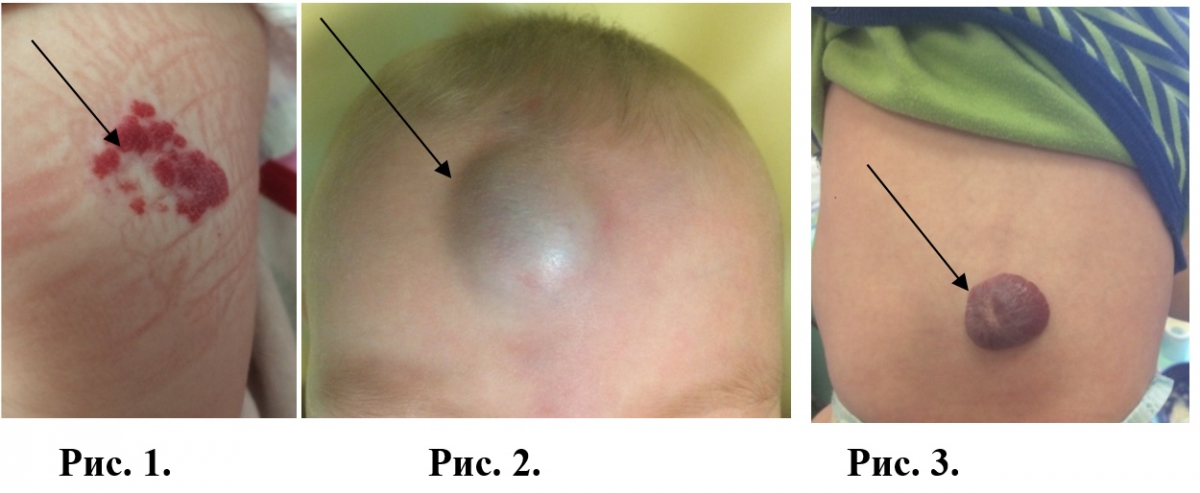
Полностью сформированная поверхностная гемангиома представляет собой ярко-красную сосудистую бляшку или узелок. Глубокая гемангиома представляет собой голубоватое подкожное объемное сжимаемое сосудистое образование.
Смешанные гемангиомы имеют поверхностный и глубокий компоненты. В зависимости от размера и локализации пораженной зоны ИГ также подразделяются на локализованные, сегментарные, неопределенные и мультифокальные. Локализованные гемангиомы занимают ограниченный участок, сегментарные представляют собой скопление очагов патологической ткани в пределах одного сегмента или анатомической области. При мультифокальной гемангиоме наблюдается не менее пяти несмежных очагов. Мультифокальная ИГ нередко ассоциирована с системными поражениями, чаще всего в патологический процесс оказывается вовлечена печень. Кроме того могут поражаться центральная нервная система, легкие, почки, орбитальная.
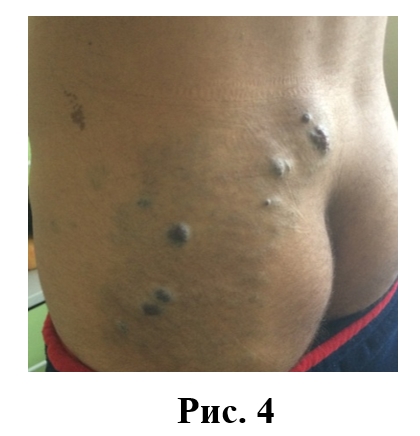
В отличие от сосудистых мальформаций (рис. 4) для ИГ характерен определенный цикл развития: на смену непродолжительной фазе пролиферации, наблюдаемой в первые месяцы после рождения, приходит фаза инволюции, продолжающаяся в течение последующих нескольких лет жизни ребенка. В исследовании, посвященном особенностям роста ИГ у 433 пациентов, было показано, что пик роста большинства гемангиом наблюдается до 5-месячного возраста, однако в случае сегментных гемангиом отмечалась тенденция к более высоким темпам роста после 6-месячного возраста. Для ИГ более глубокой локализации был характерен отсроченный рост, который в среднем начинался на месяц позже и продолжался дольше, чем у поверхностной гемангиомы. Изъязвление, деформация жизненно важных органов и структур, обезображивание кожи и прочие осложнения формируются, как правило, именно в этот временной промежуток.
Например, показано, что первые проявления инфантильной гемангиомы могут быть связаны с постепенной обструкцией дыхательных путей, более ярко проявляющихся во время ажитации, плача или на фоне респираторных инфекций. Стридор, как правило, двухфазный, однако более выражен во время вдоха, что является наиболее распространенным первым симптомом заболевания.
Осложнения гемангиомы
Наиболее частым осложнением гемангиомы является ее травма и кровотечение, которое бывает сложно остановиться. Если кровотечения повторяются, то рекомендуют прибегнуть к удалению образования.
В некоторых случаях заболевание может малигнизироваться – перейти в злокачественную форму. Как правило, такое осложнение не наблюдается у детей, больше оно характерно для пожилых людей, причем в большей степень злокачественному перерождению подвержены большие образования, которые постоянно травмируются.
Диагностика заболевания
Диагностика как врожденных, так и приобретенных гемангиом не вызывает сомнений при их локализации на коже. Достаточно осмотра и использования стекла. При надавливании стеклом на образование происходит сдавление сосудов и образование становится бесцветным. Это отличает гемангиомы от воспалительного покраснения.
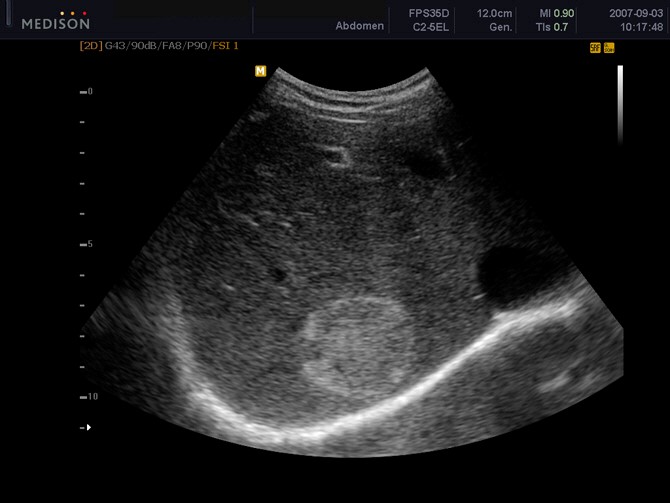
Более затруднительной является диагностика гемангиом при их локализации во внутренних органах. Например, довольно частыми являются гемангиомы в печени, иногда они обнаруживаются в почках и других паренхиматозных внутренних органах. Для этого применяются дополнительные методы исследования: УЗИ внутренних органов, компьютерная и магнитно-резонансная томография.
Младенческие гемангиомы. Тактика лечения.
Младенческие гемангиомы, имея врожденный генез, после своего проявления, в первые недели жизни ребенка, могут быстро прогрессировать, занимать большие площади и распространяться в глубину тканей. Быстрое развитие этих сосудистых опухолей может привести к осложнениям, кровотечению, изъязвлению, нагноению, и другим следующим за этим негативным последствиям, общим соматическим и функциональным нарушениям. В редких случаях, преимущественно при простых капиллярных формах гемангиом может быть произойти самостоятельная регрессия сосудистой опухоли.
Многообразие форм гемангиом у детей, особенность их течения с возможными осложнениями, определило повышенный интерес к этой проблеме и существование многочисленных лечебных методов общего, системного, и локального воздействия на патологическую ткань доброкачественной сосудистой опухоли.
В настоящее время методы общего воздействия системной фармакотерапии (кортикостероиды, рекомбинанты интерферона, цитостатики, b-адреноблокаторы) на растущий детский организм еще недостаточно изучены, и применение их требует дальнейшего научного исследования.
Локальные методы удаления гемангиом: аппликационная криодеструкция, склерозирующие методы, электрокоагуляция, компрессионная терапия, оперативное удаление, эмболизации питающих сосудов, рентгенотерапии, аппликационная лазерная фотодеструкция и некоторые другие, в ряде случаев не обеспечивают радикального результата лечения, требуется неоднократное повторное воздействие, а некоторые методы просто противопоказаны для детей из-за возможных серьезных осложнений местного и общего характера.
На современном этапе доказано, что применение лазеров последнего поколения позволяет обеспечить селективное и прецизионное дозированное местное воздействие лазерного луча определенной длины и мощности, преимущественно только на ткани гемангиомы, при этом, не затрагивая здоровые тканевые структуры. В настоящее время только в институте неотложной детской хирургии и травматологии (НИИ НДХиТ) используют феномен селективности лазерного излучения для аппликационных методов фотодеструкции при лечении простых поверхностных, особенно капиллярных, формах гемангиом у детей.
Автор статьиХирург андролог-уролог КМН Демин Н. В.Выпускник Российского национального исследовательского медицинского университета имени Н.И. Пирогова (бывший РГМУ)
Кандидат медицинских наук. Тема диссертационной работы: «Лечение свищей уретры с использованием методов тканевой инженерии».
С 2015 года доцент кафедры эндоскопической урологии ФПК МР РУДН.Член Европейского общества детских урологов (ESPU)
Член Европейской Ассоциации урологов (EAU)
Член профессиональной Ассоциации андрологов России (ПААР)



